もともと頭蓋底部は軟骨の原型が作られ、それが骨に置き換わるようにして形成されます。このため、頭蓋底部には複数の軟骨結合と呼ばれる軟骨成分が残ります。これが頭蓋底軟骨肉腫の原基と考えられています。
頭蓋底軟骨肉腫は極めて稀な頭蓋底腫瘍で、悪性腫瘍の仲間ではあるものの、多くは低悪性度腫瘍であり制御は必ずしも困難ではありません。私は2015年より当時の師である辛正廣医師とともにこの腫瘍と向き合い、最適な治療法を検討して参りました。また米国Mayo Clinicでの留学の最中でも、この腫瘍に関する臨床研究を行い、その成果を論文にまとめて参りました(Hasegawa et al. J Neurooncol. 153:273-281, 2021、Hasegawa et al. J Neurosurg. 128:1438-1447, 2018.)。
現状の結論としては、稀な場合を除き、経鼻内視鏡手術を中心に据え、定位放射線治療であるガンマナイフを補助的に加える治療戦略を展開すべきと考えています。
頭蓋底軟骨肉腫の症状
複視、つまり「物が二重に見える」ことで発症することが多い腫瘍です。これは前述の錐体後頭軟骨結合のすぐ近くに外転神経(眼球を外側へ動かす神経)が存在するためです。腫瘍の進展方向によっては、上方すなわち海綿静脈洞内進展を来せば動眼神経(眼球を上下内側に動かす・開眼させる)、三叉神経(顔の感覚、嚙むための筋肉を司る)に影響が出ますし、下方すなわち頚静脈孔・舌下神経管進展を来せば迷走・舌咽・舌下神経障害によって喉回りの症状(声がれ、飲み込みの障害、舌の運動障害)も出現します。また脳幹を圧迫するような場合にはバランスの障害、歩行障害なども加わります。他方、稀ながら前頭蓋底に発生することもあり(sphenoethmoidal synchondrosis[蝶形篩骨軟骨結合]由来)、この場合には鼻閉感、嗅覚障害、視力障害、眼球突出等で発症します。

頭蓋底軟骨肉腫の診断
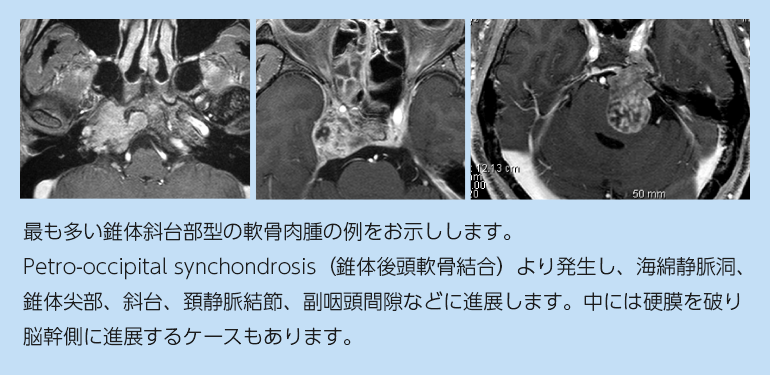
CT・MRIで可能です。造影剤で染まることもあれば染まらないこともあります。上の図のように唐草模様のような造影効果を示すことがあり、これは比較的軟骨肉腫に特徴的な所見だと考えています。またT2強調画像という撮像法ではかなり高信号となります。発生場所やMRIでの見た目に比較的特徴が多いため、慣れた施設であれば診断に苦慮することは少ないと思います。
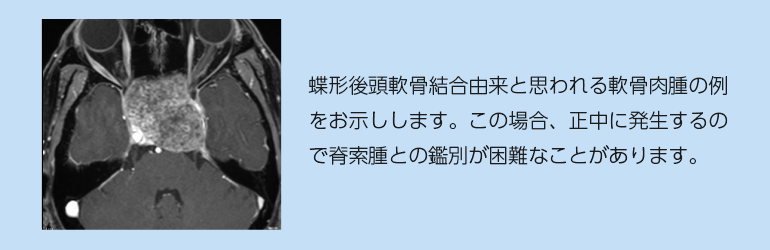
最も留意すべきは脊索腫との鑑別ですが、ほぼ正中に発生する脊索腫に対し、軟骨肉腫は左右にずれて発生することが手掛かりとなります。但し軟骨肉腫でも、spheno-occipital synchondrosis(蝶形後頭軟骨結合)由来のものは脊索腫のような局在を示すため、留意が必要です。脊索腫と軟骨肉腫は、再発傾向が大きく異なり、従って治療戦略が異なりますので、病理検査でしっかり鑑別しておくことが肝要となります。
頭蓋底軟骨肉腫の治療
経鼻内視鏡手術
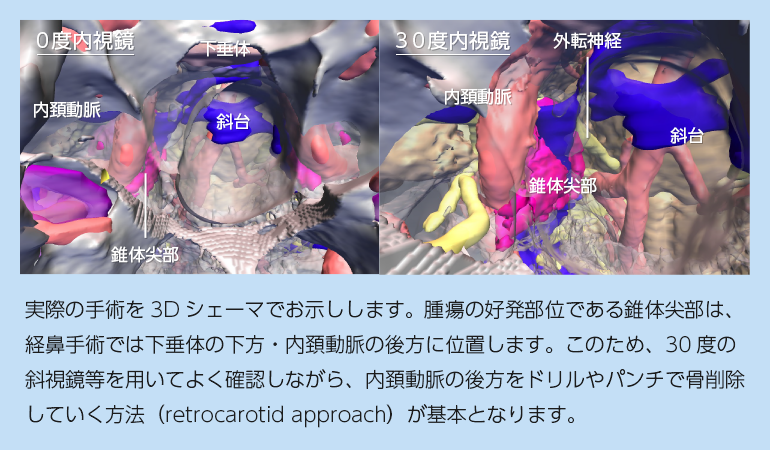
頭蓋底軟骨肉腫は正中~傍正中の軟骨結合から発生するため、ほとんどのものが経鼻内視鏡手術(拡大経蝶形骨洞法)の良い適応となります。
アプローチの基本は下垂体腺腫に対するものと同様ですが、より外側・頭尾方向に展開する必要があるため、篩骨洞という副鼻腔を部分的に削除したり、蝶形骨洞の開放範囲を拡大する必要があります。一方で中鼻甲介や下鼻甲介を切除する必要はほとんどありません。
適切に腫瘍摘出が行われれば、神経に対する減圧が達成でき、上に挙げた神経症状は改善する可能性があります。
手術後の方針
全摘出が達成出来れば、基本的には追加治療は不要と考えています。しかしながらそれでも稀には数年程度の経過で再発し得るため、MRIで半年~1年ごとに経過観察していくことになります。
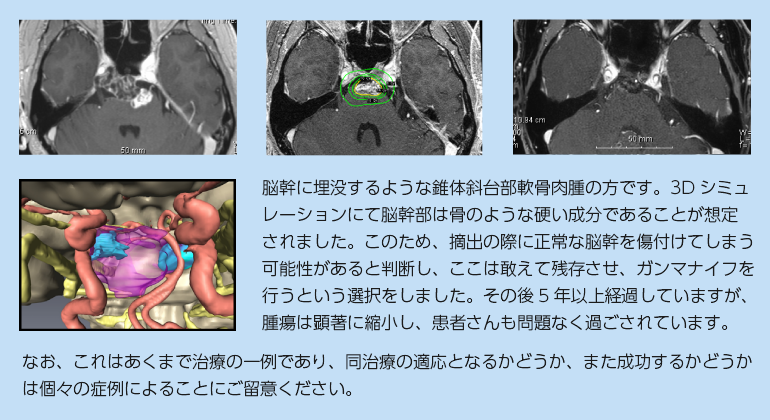
安全性・侵襲性の観点から亜全摘で留めることもあります。この場合、追加の放射線治療は必ずしも必要と言うわけではありませんが( Hasegawa et al. J Neurooncol. 153:273-281, 2021、Simon et al. PLoS ONE. 13: e0208786, 2018)、以下の場合には計画的な放射線治療を考慮しても良いのではないかと考えています。
- 再発し易い要素が揃っている場合(病理学的にグレードIIIである、MIB-1高値など)
- 定期的な通院が困難(遠方からの来院、海外勤務/留学予定など)
- もともと摘出困難な部分を放射線で治療することを念頭に置いた計画的部分摘出
放射線治療
ガンマナイフ、陽子線治療、重粒子線治療等が選択されます。個人的には、比較的放射線障害のリスクが小さいこと、単回照射で治療できること、身近で簡便に行えること、制御率が良好であることなどからガンマナイフを選択することが多いです。
ガンマナイフにおいては、15-16Gy以上の高線量を用いることで(Koga et al. J Neurooncol. 98:233–238, 2010、Kano et al. J Neurosurg 123:1268–1275, 2015)10年で70-80%程度の制御が達成できるとされています。現在東京大学脳神経外科が主体となり、日本ガンマナイフ学会主導の多施設共同研究(JLGK2001)の結果解析が進んでいますので、近い内に論文として掲載されることが期待されます。

